O mistério de oito meses por detrás de um olho vermelho
A história começou com um olho vermelho e dorido, acompanhado por uma zona desfocada da visão que nunca desaparecia. A explicação estava num parasita vivo que tinha viajado mais longe do que a maioria das pessoas consegue imaginar.
Um homem de 35 anos, na Índia, viveu durante meses com vermelhidão ocular e visão enevoada. Esperou, na esperança de que passasse. Em vez disso, agravou-se. Só mais tarde, numa avaliação de oftalmologia, é que foi descoberta uma criatura filamentosa a mover-se no gel na parte posterior do olho esquerdo. Estava viva. Movia-se lentamente. E encontrava-se no vítreo, a substância transparente e gelatinosa que ajuda o olho a manter a sua forma.
Os especialistas reconheceram um cenário raro, mas temido. Um nemátode migratório tinha alcançado o olho, muito provavelmente após uma infeção adquirida através dos alimentos. A equipa comunicou o caso numa revista médica de referência para que outros clínicos consigam reconhecer os sinais com maior rapidez.
Viu-se um verme cilíndrico vivo a contorcer-se no vítreo do olho esquerdo depois de oito meses de sintomas intermitentes.
A persistência de um olho vermelho, sobretudo quando vem acompanhada de visão turva, não deve ser desvalorizada. Em muitos casos, pode tratar-se de inflamação comum; noutros, é o sinal inicial de um problema muito mais invulgar e potencialmente grave.
Como os cirurgiões removeram o intruso
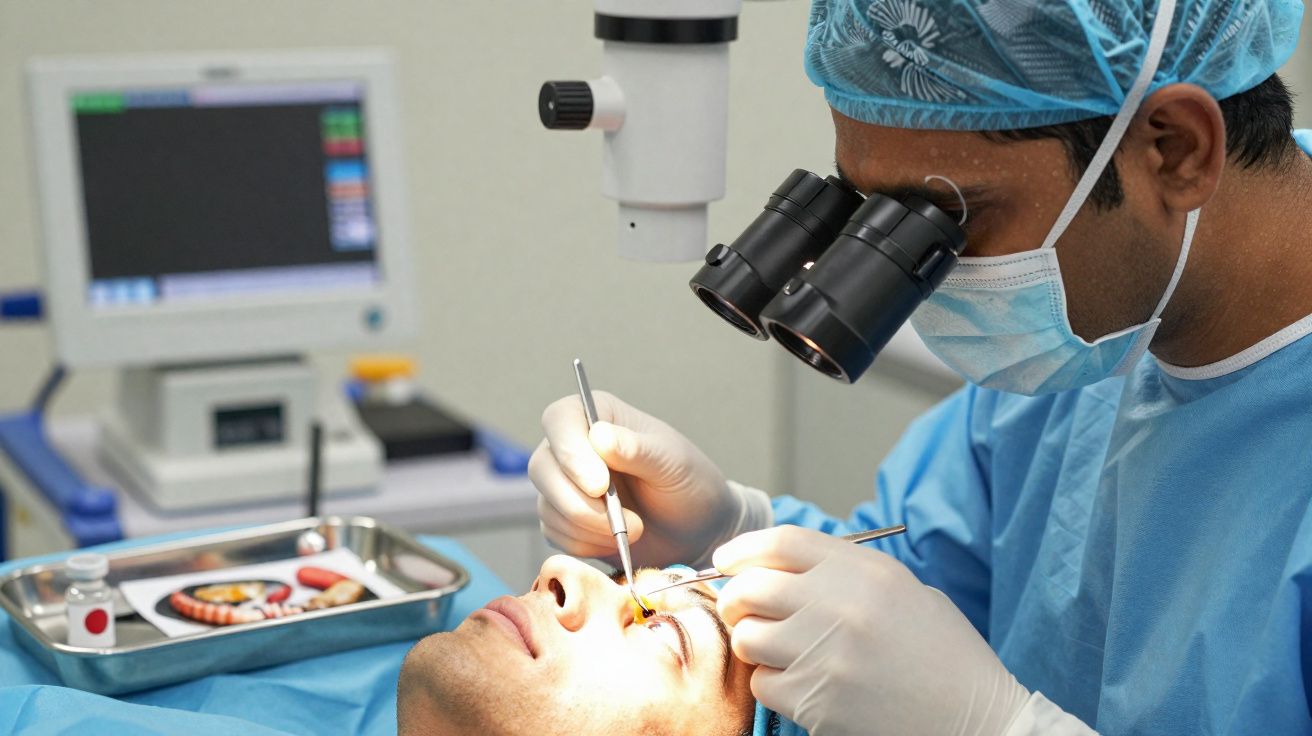
Os médicos realizaram uma vitrectomia via pars plana. Este procedimento consiste em fazer uma pequena incisão na parte branca do olho e retirar o vítreo com instrumentos muito finos. Sob grande ampliação, agarraram a extremidade posterior do verme e extraíram-no inteiro, ainda em movimento. A microscopia identificou uma espécie tropical associada a infeções transmitidas por alimentos no Sul e no Sudeste Asiático.
O doente recebeu corticosteroides para reduzir a inflamação e medicamentos antiparasitários para eliminar eventuais larvas escondidas. Escapou a complicações neurológicas e a doença cutânea. Ainda assim, o olho pagou um preço. Formou-se uma catarata após a operação, deixando um impacto duradouro na visão.
O procedimento travou a inflamação contínua no olho; mais tarde, uma catarata prejudicou o resultado visual.
Sempre que é possível, o parasita removido deve ser conservado para identificação laboratorial. Essa confirmação ajuda a distinguir entre espécies parecidas e orienta melhor o tratamento, além de contribuir para o conhecimento clínico sobre casos raros como este.
Da mesa ao olho: onde estas infeções começam
A espécie envolvida, mais frequentemente Gnathostoma spinigerum neste contexto, depende de uma cadeia de hospedeiros animais. Animais selvagens e domésticos, como gatos, cães e cobras, albergam vermes adultos no intestino. Os ovos são eliminados nas fezes para a água doce. Pequenos crustáceos ingerem os ovos. Peixes e rãs comem esses crustáceos. As pessoas entram nesta cadeia por engano, normalmente ao comer peixe de água doce cru ou mal cozinhado, ou carne que contenha larvas vivas. Em casos raros, as larvas entram através de pequenas feridas na pele durante a preparação dos alimentos.
Depois de entrar no organismo humano, a larva vagueia. Não consegue transformar-se num adulto dentro de nós, mas percorre os tecidos. A doença inicial pode parecer uma simples indisposição gastrointestinal. Mais tarde, podem surgir nódulos migratórios e pruriginosos sob a pele. Em situações graves, as larvas chegam aos pulmões, aos ouvidos ou ao sistema nervoso. O envolvimento cerebral pode provocar inflamação ou hemorragia, exigindo cuidados urgentes. A invasão ocular é dramática porque é visível, mas é apenas um dos destinos possíveis.
| Característica | Detalhes |
|---|---|
| Origem provável | Peixe de água doce ou carne mal cozinhados; raramente, entrada através de feridas na pele |
| Início típico | Semanas a meses após a exposição; estão documentados atrasos de vários meses |
| Sinais precoces | Dor abdominal, náuseas, tumefações cutâneas migratórias com comichão |
| Riscos graves | Lesão ocular, sintomas pulmonares, dor no ouvido, inflamação cerebral ou hemorragia |
| Pistas para o diagnóstico | História de viagem ou alimentar, eosinofilia acentuada nas análises, imagiologia, visualização direta |
| Tratamento | Ivermectina em ciclos curtos; cirurgia quando o olho é afetado |
O que vigiar depois de refeições de risco
Os sintomas podem surgir apenas meses após umas férias ou um jantar festivo. Esse intervalo pode esconder a ligação à alimentação. Os médicos procuram eosinofilia no sangue, um sinal de infeção parasitária. A imagiologia pode mostrar trajetos deixados pelas larvas. O envolvimento ocular é raro, mas torna-se evidente quando acontece.
- Procure cuidados urgentes se surgir um olho vermelho com corpos flutuantes ou uma linha em movimento no campo visual.
- Refira refeições recentes de peixe de água doce, enguia, rã ou carne crua ou mal cozinhada.
- Mencione quaisquer nódulos migratórios com comichão debaixo da pele ou sensações estranhas de formigueiro.
- Informe o seu médico de família sobre viagens recentes ao Sul ou ao Sudeste Asiático, ou sobre saídas de pesca em águas doces em zonas rurais.
Outro caso mostra um caminho diferente até ao olho
Os parasitas oculares nem sempre chegam através do jantar. Nos Estados Unidos, uma corredora notou certa vez pequenos vermes transparentes a sair-lhe do olho depois de correr através de uma nuvem de moscas atraídas pelo rosto. Essa infeção envolvia uma espécie diferente, que vive no gado e se espalha por intermédio das moscas. A lição mantém-se: o olho pode funcionar como sinal precoce de parasitas que, em regra, afetam animais, mas que por vezes saltam para as pessoas.
Tratamento atualmente preferido pelos especialistas
Quando os médicos suspeitam de gnatostomíase, a prática moderna tende a favorecer a ivermectina administrada durante dois dias. Em muitos centros, esse esquema substituiu tratamentos mais prolongados com outros medicamentos. A cirurgia tem um papel quando um verme fica preso no olho ou debaixo da pele. Os controlos posteriores procuram doença oculta no cérebro ou nos pulmões, mesmo quando o olho parece estar calmo.
Dois dias de ivermectina costumam eliminar larvas residuais após a remoção cirúrgica.
Os exames de fezes raramente são úteis, porque os seres humanos são hospedeiros acidentais. As análises ao sangue e a imagiologia orientam os cuidados. Quando o olho é afetado, os oftalmologistas trabalham em conjunto com equipas de doenças infeciosas.
Segurança alimentar prática para viajantes e cozinheiros domésticos
O sumo de citrinos, o chili ou a marinada não matam as larvas de nemátodes. O calor, sim. Cozinhe bem o peixe e a carne até o centro ficar quente e a desfazer-se em lascas. Se tenciona comer peixe cru, escolha espécies de fontes seguras e siga as orientações de congelação concebidas para inativar parasitas. O peixe de água doce e a enguia apresentam risco superior quando consumidos crus. Muitos produtos preparados para consumo cru usam peixe marinho, que envolve riscos diferentes, mas o manuseamento seguro continua a ser essencial.
- Cozinhe peixe de água doce e carne de rã até pelo menos 63 °C no centro.
- Congele o peixe destinado a pratos crus de acordo com os padrões de ultracongelação usados por profissionais.
- Use luvas ao manusear marisco cru se tiver cortes nas mãos.
- Lave bem tábuas e facas depois de preparar peixe ou carne crus.
- Mantenha os animais de companhia desparasitados e afastados de aparas de peixe para reduzir a contaminação ambiental.
Porque é que este caso importa para lá de uma única sala de operações
Os hábitos alimentares mudam depressa. Pratos de peixe cru ao estilo japonês e preparações marinadas aparecem agora em locais que, há uma década, quase nunca os serviam. As viagens ampliam ainda mais a exposição. Uma única larva num filete de água doce mal cozinhado pode desencadear uma infeção que vagueia durante meses. O olho surge no fim dessa história apenas numa pequena parte dos casos, mas é o desfecho mais visível e o mais inquietante para médico e doente.
Para os clínicos, este caso refresca uma lista de verificação: perguntar por peixe de água doce cru; procurar eosinofilia; envolver a oftalmologia cedo se a visão mudar. Para os leitores, oferece uma escolha simples a ponderar. A aventura gastronómica traz prazer e histórias. Também acarreta um risco parasitário pequeno, mas real, quando espécies de água doce são comidas cruas ou mal passadas. Uma técnica culinária correta e um limiar baixo para procurar cuidados em caso de sintomas oculares estranhos ajudam a manter esse risco sob controlo.
Outra nota útil para famílias e atletas: crianças, grávidas e corredores ao ar livre podem ter exposições específicas, desde piqueniques junto a lagos a enxames de moscas ao anoitecer. Óculos de sol, repelente de insetos e escolhas alimentares sensatas reduzem essas exposições. A probabilidade de encontrar um verme no olho continua muito baixa. Casos como este mostram como reduzir ainda mais essa probabilidade.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário