Meses a fio, uma mulher queixou-se de falta de ar, dores abdominais e episódios de confusão - até que, numa cirurgia, os médicos encontraram algo totalmente inesperado.
Uma australiana de 64 anos foi acumulando sintomas sem que os exames conseguissem apontar uma causa. Só quando a equipa de Neurologia avançou para exames de imagem ao cérebro e decidiu operar é que se revelou o verdadeiro gatilho: um caso nunca antes documentado em humanos, capaz de alertar especialistas em doenças infecciosas em todo o mundo.
Do abdómen aos pulmões e, por fim, ao cérebro: uma história clínica desconcertante
A doente vivia no sudeste da Austrália, numa zona de características mais rurais. No início, o quadro parecia compatível com uma infecção comum: dor abdominal, tosse e febre. Foram feitas análises e, no sangue, surgiam sinais de inflamação.
Com radiografias e tomografia computorizada (TC) do tórax, os médicos observaram opacidades em vidro fosco (“vidro fosco” é um padrão típico de inflamação ou acumulação de líquido no tecido pulmonar). Ao mesmo tempo, havia alterações sugestivas de compromisso do fígado e do baço. Apesar de uma investigação extensa, não apareceu nenhum agente habitual - nem bactérias, nem vírus, nem um parasita conhecido nos painéis de rotina.
Com o passar das semanas, em vez de melhorar, o padrão de sintomas mudou. A mulher começou a revelar esquecimentos, dificuldade de concentração e períodos de desorientação, como se deixasse de conseguir interpretar correctamente tarefas do dia a dia. Perante esta evolução, os médicos solicitaram avaliação neurológica.
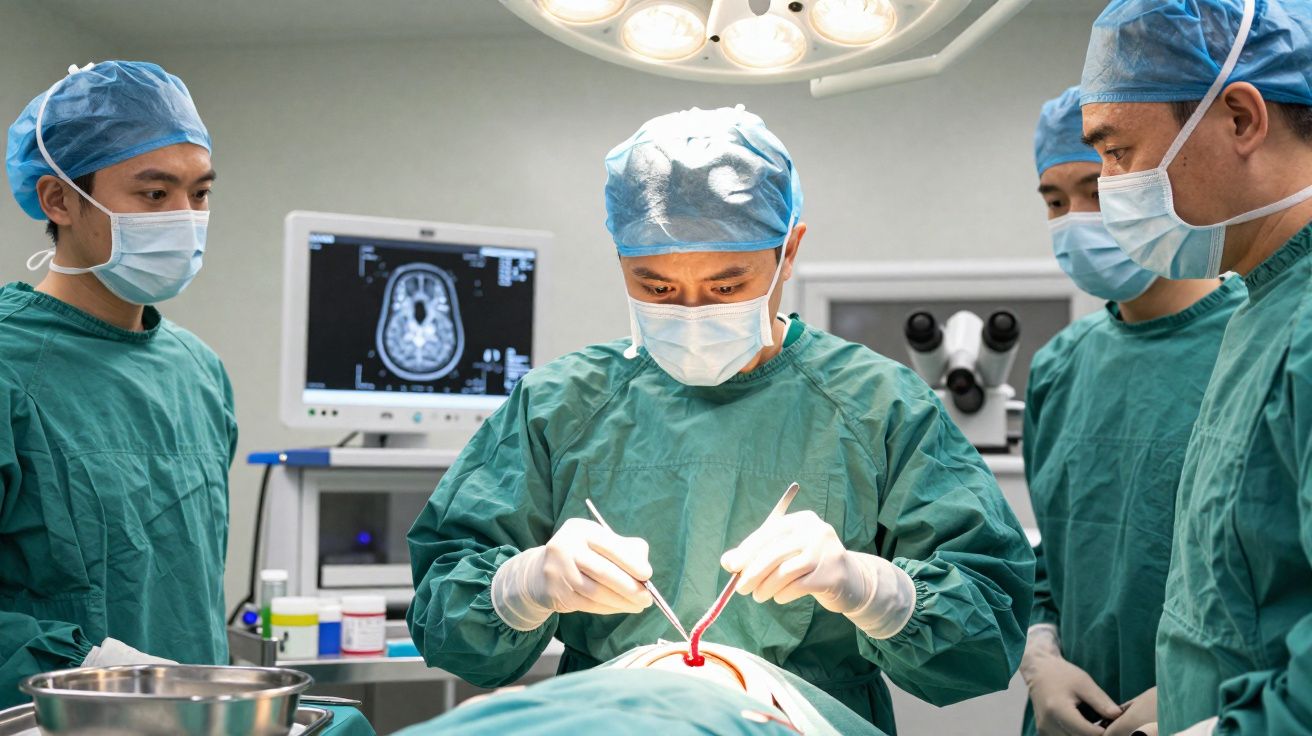
A ressonância magnética (RM) cranioencefálica mostrou uma lesão anómala no cérebro, compatível com um processo inflamatório ou com algo de aspecto tumoral. Para esclarecer a natureza da lesão, a equipa de Neurocirurgia decidiu avançar para intervenção.
Durante a cirurgia, a equipa não encontrou um tumor - encontrou um verme vivo, avermelhado, activo, com cerca de 8 cm.
O momento no bloco operatório: quando um “tumor” se transforma em Ophidascaris robertsi
No procedimento, os cirurgiões acederam ao crânio e expuseram cuidadosamente a área afectada do cérebro. O cenário esperado era uma massa (uma “lesão ocupante de espaço”) ou um foco inflamatório que pudesse ser explicado ao microscópio. Em vez disso, algo se mexia no tecido.
Ao retirar com extremo cuidado o que parecia um filamento vermelho e fino, percebeu-se que se tratava de um verme completo e vivo, com aproximadamente 8 cm. O parasita saiu íntegro, o que permitiu a sua análise posterior em laboratório e a identificação da espécie.
Os parasitologistas confirmaram tratar-se de Ophidascaris robertsi, um nemátode (verme redondo) que, em condições normais, vive como parasita do tubo digestivo das pitões-tapete (uma espécie de serpente comum na Austrália). Em ambiente científico, esta espécie era conhecida há muito tempo - mas em répteis, não em pessoas.
De acordo com a descrição do caso publicada numa revista científica associada ao CDC (Centros de Controlo e Prevenção de Doenças dos EUA), trata-se da primeira infecção humana documentada por esta espécie.
Como um parasita de serpentes pode acabar num ser humano
No seu ciclo natural, o Ophidascaris robertsi vive no intestino da pitão. A serpente elimina ovos do verme nas fezes, que contaminam o meio envolvente - plantas, solo e água acumulada (como pequenas poças). Pequenos mamíferos e outros hospedeiros intermédios podem ingerir esses ovos, perpetuando o ciclo.
Os investigadores reconstruíram o cenário mais provável no caso desta doente:
- A mulher vivia perto de uma área onde as pitões-tapete são frequentes.
- Tinha o hábito de apanhar plantas silvestres (por exemplo, ervas e folhas) para cozinhar.
- Essas plantas poderão ter ficado contaminadas com ovos microscópicos provenientes de fezes de serpente.
- Mesmo após lavagem e preparação, alguns ovos podem ter sobrevivido e entrado no organismo com a alimentação.
No ser humano, as larvas não seguem, em regra, o percurso completo que fariam no hospedeiro natural. Ainda assim, conseguem atravessar a parede do tubo digestivo e migrar pelos tecidos, passando por vários órgãos e desencadeando inflamação significativa - nos pulmões, no fígado, no baço e, de forma excepcional, no sistema nervoso.
Esta migração invulgar ajuda a explicar porque é que, numa primeira fase, o problema pareceu “respiratório e abdominal”, antes de o cérebro se tornar o foco principal.
Porque é que a diagnose foi um enigma durante tanto tempo
Do ponto de vista clínico, era uma situação especialmente difícil: os sintomas eram pouco específicos e compatíveis com múltiplas doenças. Os exames de imagem mostravam inflamação, mas sem um “padrão assinatura” que apontasse directamente para um agente infeccioso concreto. As análises para parasitas e bactérias mais comuns não deram resultados.
Infecções em que um parasita tipicamente animal invade, de forma inesperada, o organismo humano tendem a escapar aos algoritmos de diagnóstico, porque não fazem parte dos painéis laboratoriais usuais. Os valores laboratoriais podiam sugerir uma reacção alérgica ou parasitária, mas sem indicar qual a causa.
A viragem aconteceu com a decisão de operar. Sem a observação directa e a remoção do parasita, a doente poderia ter sido tratada durante mais tempo como se tivesse uma lesão inflamatória inespecífica ou até um tumor, sem se identificar o verdadeiro motivo.
Um ponto adicional importante é que, em RM e TC, processos infecciosos raros podem imitar tumores: a inflamação local, o edema e a “massa” aparente confundem mesmo equipas experientes. Neste tipo de quadros, a combinação de imagem, evolução clínica e, quando necessário, amostra de tecido continua a ser determinante.
O que este caso revela sobre novos riscos de infecção (zoonoses)
Para especialistas em saúde pública, este episódio encaixa num padrão mais amplo: a proximidade crescente entre pessoas e vida selvagem - devido à agricultura, expansão habitacional e actividades de lazer - aumenta a probabilidade de agentes infecciosos cruzarem a barreira entre espécies.
Nas últimas décadas, a atenção tem recaído sobretudo nos vírus (como SARS, MERS ou COVID-19). O caso australiano mostra que parasitas já conhecidos também podem encontrar novas vias quando as condições ambientais e a exposição humana mudam.
Particularmente preocupantes são transmissões em que não existe contacto directo com o animal. Podem bastar:
- plantas ou cogumelos apanhados em áreas florestais contaminadas,
- superfícies que estiveram em contacto com fezes de animais,
- vegetais de hortas abertas mal lavados,
- água parada, onde ovos de parasitas podem manter-se viáveis durante longos períodos.
Também merece destaque a abordagem “Saúde Única” (One Health): monitorizar saúde humana, animal e ambiental em conjunto. Casos raros como este tornam mais evidente a necessidade de vigilância integrada e de comunicação entre clínicos, veterinários, parasitologistas e autoridades de saúde.
Como está a doente hoje e que lições ficam
Depois da cirurgia, o verme foi removido por completo e foi instituída terapêutica antiparasitária dirigida. A inflamação cerebral diminuiu e o estado clínico estabilizou. Ainda assim, é difícil prever consequências neurológicas a longo prazo, precisamente porque não há histórico clínico com esta infecção específica em humanos.
Para médicos e equipas hospitalares, o caso deixa várias mensagens práticas:
- Sintomas aparentemente desconexos em diferentes órgãos podem ter uma única causa, mesmo que rara.
- Não é necessário tocar em animais selvagens para existir risco - a exposição pode ser indirecta, pelo ambiente.
- Alterações neurológicas pouco claras, quando coexistem com lesões noutros órgãos, justificam considerar parasitas pouco usuais, sobretudo em regiões com fauna específica.
O que ter em conta ao apanhar plantas silvestres e ao estar em contacto com a natureza
Apanhar ervas, trabalhar no jardim ou passear junto a um lago continua a ser parte normal da vida. O risco de um parasita de serpente chegar ao cérebro é extremamente baixo. Ainda assim, este episódio reforça a utilidade de medidas simples:
- Lavar sempre muito bem plantas silvestres, bagas e cogumelos com água limpa.
- Evitar colher alimentos em locais onde haja fezes de animais visíveis.
- Ensinar as crianças a não levar à boca objectos apanhados do chão.
- Perante sintomas persistentes e invulgares, sobretudo com febre ou perda de peso, procurar aconselhamento médico sem demora.
Para quem não está familiarizado com a terminologia: nemátode significa, de forma simples, verme redondo - geralmente alongado e fino. Zoonose é uma doença que tem origem em animais e, por alguma via, passa a ocorrer em humanos. Neste caso, ambos os conceitos aplicam-se ao Ophidascaris robertsi.
Este parasita cerebral identificado na Austrália é um exemplo extremo, mas não deve ser visto apenas como uma curiosidade. Lembra que a saúde humana continua profundamente ligada à saúde animal e ao ambiente. À medida que nos aproximamos de habitats selvagens - e que esses habitats se alteram - aumenta a probabilidade de agentes aparentemente “conhecidos” surgirem em locais inesperados do corpo humano, até mesmo no cérebro.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário