Meses a fio, uma mulher queixou-se de falta de ar, dores abdominais e confusão mental - até que, numa cirurgia, os médicos encontraram algo que ninguém esperava.
Uma australiana de 64 anos acumulava queixas sucessivas sem que os exames habituais dessem uma resposta. Só quando a equipa de Neurologia avançou com imagem cerebral e os neurocirurgiões decidiram operar é que surgiu o verdadeiro gatilho: um cenário nunca antes documentado em humanos, capaz de chamar a atenção de infeciologistas em todo o mundo.
Do abdómen aos pulmões e, por fim, ao cérebro: uma história clínica enigmática
A doente vivia no sudeste da Austrália, numa zona de características marcadamente rurais. O quadro inicial parecia o de uma infeção comum: dor abdominal, tosse e febre. Nas análises, apareciam marcadores de inflamação, o que reforçava a hipótese de doença infecciosa.
Com o passar das semanas, os exames ao tórax (radiografia e tomografia computorizada) revelaram opacidades em “vidro fosco” - um padrão frequentemente associado a inflamação ou acumulação de líquido no tecido pulmonar. Em simultâneo, observavam-se alterações também em fígado e baço. Apesar de uma investigação extensa, não foi identificado nenhum agente típico: nem bactérias, nem vírus, nem um parasita habitual.
Em vez de melhorar, o quadro evoluiu e mudou de “alvo”. A mulher começou a apresentar esquecimento, dificuldades de concentração e períodos de desorientação, com problemas em interpretar tarefas do dia a dia. Perante estes sinais, os médicos avançaram para uma avaliação neurológica completa.
A ressonância magnética (RM) do crânio mostrou uma alteração anómala no cérebro, com aspeto compatível com uma lesão inflamatória ou até tumoral. Para esclarecer a natureza do problema e tratar a área afetada, a equipa decidiu realizar uma intervenção neurocirúrgica.
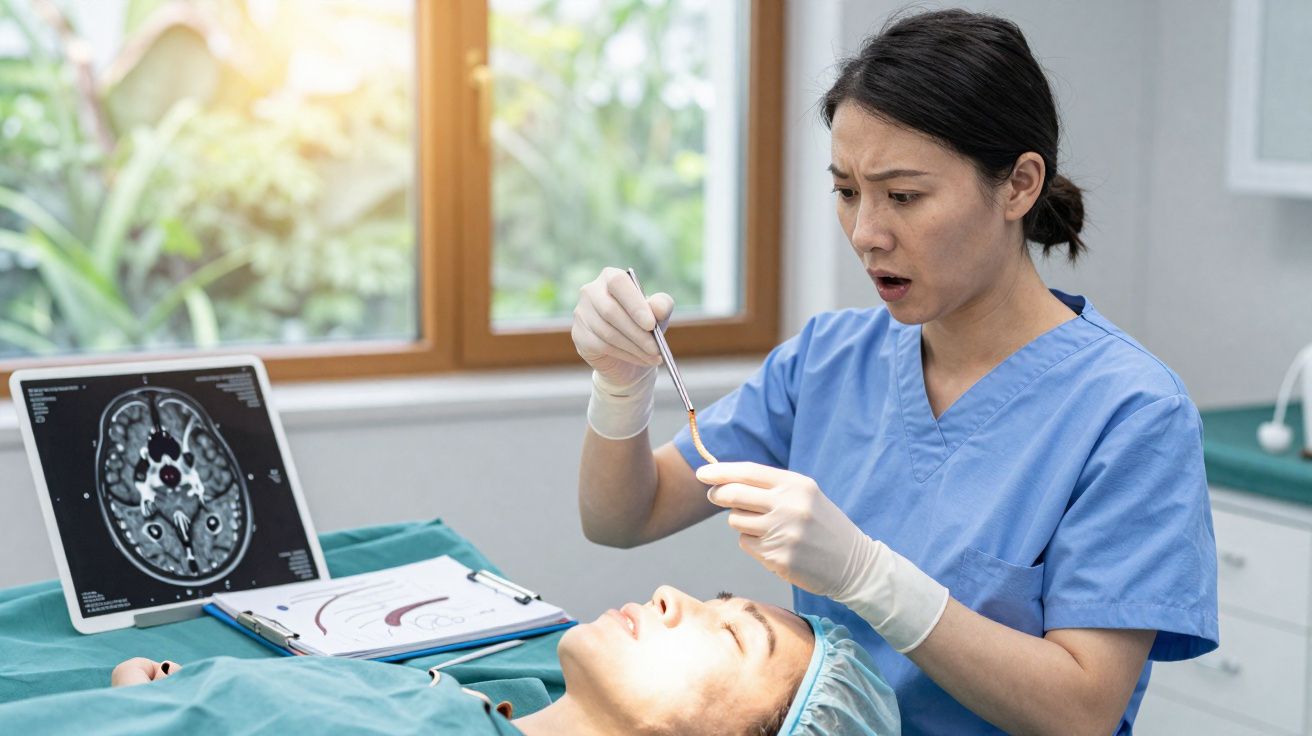
Durante a operação, em vez de um tumor, os médicos depararam-se com um verme vivo - com cerca de 8 cm, de coloração avermelhada e em movimento.
Ophidascaris robertsi no cérebro: quando a suspeita de tumor acaba num verme
No bloco operatório, os cirurgiões abriram cuidadosamente o osso do crânio e expuseram a região cerebral suspeita. A expectativa era encontrar uma massa (uma “lesão ocupante de espaço”) que pudesse ser analisada ao microscópio e enquadrada como infeção localizada, inflamação crónica ou neoplasia.
Mas algo se mexia no tecido. Ao retirar com extrema cautela um filamento vermelho e fino, percebeu-se que não era tecido nem coágulo: tratava-se de um verme completo e vivo, com aproximadamente 8 centímetros, removido inteiro, o que permitiu a sua identificação laboratorial.
Especialistas em parasitologia determinaram que o animal era Ophidascaris robertsi, um nemátodo (verme cilíndrico) conhecido por parasitar o tubo digestivo de pitões-tapete (uma espécie de cobra comum na Austrália). O parasita era bem descrito na literatura - mas em répteis, não em pessoas.
De acordo com a descrição do caso publicada numa revista científica associada ao CDC (autoridade de saúde pública dos EUA), este corresponde ao primeiro registo confirmado de infeção humana por Ophidascaris robertsi.
Como um parasita de cobra pode acabar dentro do corpo humano
No ciclo natural do Ophidascaris robertsi, o nemátodo vive no intestino da pitão. Os ovos são eliminados nas fezes e contaminam o ambiente - plantas, solo e pequenas poças de água. Pequenos mamíferos podem atuar como hospedeiros intermédios ao ingerirem esses ovos, perpetuando o ciclo.
Ao reconstruir o percurso provável desta doente, os investigadores apontaram para uma sequência plausível:
- A mulher residia numa área onde pitões-tapete são frequentes.
- Tinha o hábito de apanhar plantas silvestres (por exemplo, ervas ou folhas) para consumo.
- Essas plantas podem ter transportado ovos microscópicos provenientes de fezes de cobra.
- Mesmo após lavar e preparar, alguns ovos poderão ter sobrevivido e sido ingeridos com a comida.
No ser humano, as larvas não seguem, em regra, o desenvolvimento “perfeito” que teriam no hospedeiro habitual. Ainda assim, conseguem atravessar a parede do tubo digestivo e migrar através de tecidos e órgãos, desencadeando reações inflamatórias intensas. Isso ajuda a explicar porque surgiram sinais em pulmões, fígado e baço, antes de o problema se manifestar de forma evidente no sistema nervoso.
A migração atípica pelo organismo clarifica por que razão, no início, tudo apontava para doença pulmonar e abdominal - até o cérebro se tornar o foco principal.
Porque é que a diagnóstico foi tão difícil (e tão demorado)
Do ponto de vista clínico, o caso foi particularmente desafiante: os sintomas eram inespecíficos e encaixavam em várias doenças. A imagiologia mostrava inflamação, mas não apresentava uma assinatura inequívoca que apontasse para um agente em concreto. E os testes laboratoriais mais comuns para parasitas e agentes bacterianos mantiveram-se negativos.
Quando um parasita de origem animal infeta um humano de forma inesperada, muitos algoritmos de diagnóstico falham por um motivo simples: esse agente não consta dos painéis de pesquisa habituais. As análises podem sugerir apenas uma resposta compatível com processo alérgico ou parasitário, sem indicar qual.
A viragem ocorreu com a decisão de operar a lesão cerebral. Sem observação direta do tecido e a remoção do organismo, a doente poderia ter continuado a receber tratamentos empíricos, sem que a causa real fosse identificada. O episódio ilustra como, apesar de RM e TC de alta resolução, por vezes a medicina continua a depender de exploração cirúrgica para resolver um enigma.
Um ponto adicional relevante - e muitas vezes subestimado - é o valor de técnicas modernas complementares quando existe suspeita de infeção rara: métodos de sequenciação genética (por exemplo, análise metagenómica em amostras clínicas) podem, em determinados contextos, ajudar a detetar agentes “fora do radar”. Contudo, para serem úteis, é necessário ter amostras adequadas e uma suspeita clínica que justifique a investigação.
O que este caso revela sobre novos riscos de infeção e zoonose
Para especialistas em saúde pública, o episódio encaixa num padrão maior: a proximidade crescente entre humanos e vida selvagem - por agricultura, expansão habitacional e atividades recreativas - aumenta a probabilidade de um agente ultrapassar a barreira entre espécies.
Nos últimos anos, a atenção centrou-se sobretudo em vírus (como SARS, MERS ou COVID-19). Este caso australiano lembra que também parasitas conhecidos podem ganhar rotas inesperadas quando as condições ambientais e os contactos mudam.
Particularmente problemáticas são as transmissões que dispensam contacto direto com o animal. Podem bastar:
- plantas ou cogumelos do campo contaminados,
- superfícies em contacto com fezes de animais,
- hortícolas mal lavados de hortas abertas,
- águas paradas onde ovos de parasitas podem persistir durante muito tempo.
Além disso, alterações no uso do solo e eventos climáticos extremos podem modificar a distribuição de espécies e os seus parasitas, criando oportunidades novas para exposições humanas. Não significa que estes casos se tornem comuns, mas reforça a necessidade de vigilância e de pensamento diagnóstico mais abrangente em situações clínicas atípicas.
Como está a doente hoje e que lições ficam para médicos e para o público
Após a cirurgia, o verme foi removido por completo e foi administrada terapêutica antiparasitária dirigida. A inflamação cerebral diminuiu e o estado geral estabilizou. Ainda assim, é difícil prever consequências neurológicas a longo prazo, porque não existem séries clínicas com esta infeção específica em humanos.
Para a prática médica, o caso deixa vários alertas:
- Sintomas aparentemente desconexos em diferentes órgãos podem ter uma única causa, embora rara.
- O risco não exige contacto direto com animais selvagens - a exposição pode ser ambiental e indireta.
- Perante alterações neurológicas pouco claras associadas a lesões noutros órgãos, vale a pena considerar parasitas raros e zoonoses.
Cuidados ao apanhar plantas silvestres: prevenção prática em contacto com a natureza
Apanhar ervas, trabalhar no jardim ou caminhar junto a lagos continua a ser parte normal do quotidiano. O risco de um caso semelhante - um parasita de cobra chegar ao cérebro - é extremamente baixo. Ainda assim, medidas simples fazem sentido:
- Lavar sempre muito bem plantas silvestres, bagas e cogumelos com água potável.
- Evitar colher alimentos em locais com fezes de animais visíveis.
- Ensinar as crianças a não levar à boca objetos apanhados do chão.
- Procurar avaliação médica se surgirem sintomas persistentes e invulgares, sobretudo se houver febre ou perda de peso.
Alguns termos técnicos podem confundir. “Nemátodo” significa, na prática, verme cilíndrico (geralmente fino e alongado). “Zoonose” é uma doença que tem origem em animais e passa a ocorrer em humanos. Neste episódio, ambos os conceitos aplicam-se ao Ophidascaris robertsi.
O caso é extremo, mas não é apenas uma curiosidade: mostra como a saúde humana permanece ligada à dos animais e ao ambiente. À medida que ocupamos mais os habitats selvagens, os clínicos poderão ter de admitir com maior frequência que um agente aparentemente “conhecido” pode surgir num lugar improvável - até mesmo no cérebro.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário